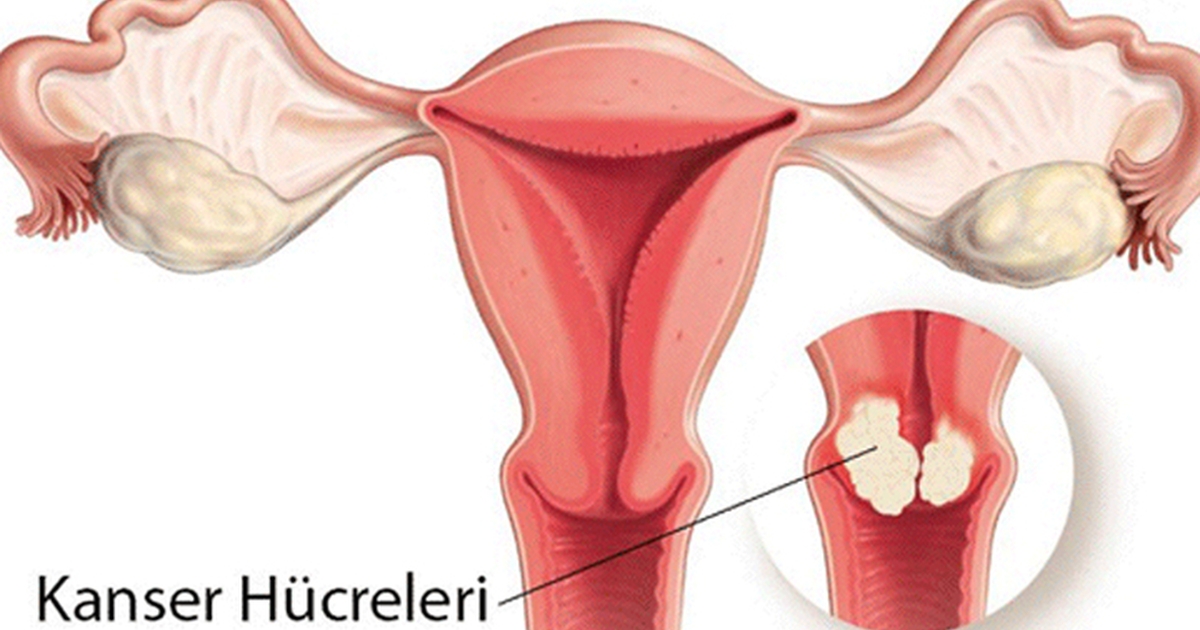
Serviks kanseri Dünyada en sık görülen 3. Jinekolojik kanserdir

Eskiden daha sıktı ama Georgios Nikolaou Papanikolaou ( veya George Papanicolaou) bulduğu PAP smear testi sayesinde erken yakalanabiliyor.

- erken yaşta koitus,
- Çok sayida seksüel partner
- Sigara,
- düşük sosyoekonomik düzey
- multiparite
- Kronik immunsupresyon
Zaten bu HPV dışındakiler HPV persistansi sağlıyor
En sık bulgu “postkoital kanama-ilişki sonrası kanama.
-Serviks smear incelemesinde bethesda sınırlaması kullanilir
-ASCUS gelen smear sonucunda 3 yol vardır; ya 6 ay sonra tekrar bakılır ya da HPV tiplemesi yapılır veya kolposkopi yapilir.
-Hgsil geldiğinde kolposkopik biyopsi endoservikal kanal kuretaji
-AGC geldiginde mutlaka endometrial biyopsi yapilmali
- kolposkopi ile lezyonlari sınırlarının gorulememesi,
- kolposkopide squamokolumnar bileskenin gorulememesi,
- endoservikal kanal kuretaji cin2 cin3 olanlar,
- sitoloji-kolposkopi-biypsi uygunsuzlugu
- Mikroinvaziv kanser suphesi
-Gebelikte en sık sitolojik degisiklik; lgsil olup genelde gebede lezyonlar doğum sonrası değerlendirmeye bırakılır. Kanser var ise gebelik haftasında göre yönetim yapılır.
-Ama genelde gençlerde cerrahi tercih edilir.
Serviks kanseri de hidronefroz ve üreter tutulumu varsa
Evre direk 3b
- bariyer yöntemler ile korunma
- HPV asisi
- Rutin smear testi
Genel Öneriler:
1. 9-13 yaş arası kız çocuklarında HPV’ye karşı rutin aşılama önerilir. İdeal olarak maksimum yararlanım için aşı HPV ile muhtemel karşılaşmadan önce uygulanmalıdır.
2. Daha önce aşılanmamış 13 yaş üzeri adolesan kızların ve kadınların aşılanması önerilir.
3. Servikal kanser tarama testleri (pap test) aşılanmadan bağımsız olarak uygulanmaya devamedilmelidir.
Özel Durumlar:
-HPV aşısı Pap testi sonucu belirsiz olan (ASCUS) veya anormallikler içeren kadınların, HPV DNA testi pozitif olan veya kondilomları olan kadınların aşılanmasında kullanılabilir. Nitekim kadınların aşılarda bulunan tüm HPV tipleriyle enfekte olma ihtimali minimaldir.
- -Aşılamadan önce HPV DNA tayinine ve serolojik HPV testlerine gerek yoktur.
- -HPV aşısı uygulanmadan önce herhangi bir spesifik tıbbi inceleme (örn. pap testi, kolposkopi, HPV DNA moleküler tayini) yapılmasına gerek yoktur.
- -Aşılanan kişilere, klinik çalışma verilerinin aşının Pap testi sonuçlarındaki anormallikler, HPV enfeksiyonları veya kondilomlar üzerinde herhangi bir tedavi edici etki göstermediği açıklanmalıdır.
- HIV pozitif hastaların ve immün yanıtı bozulmuş kişilerin aşılanmasının etkinlik ve güvenilirliğiyle ilgili yeterli veri bulunmamaktadır.
-Gebelik :Gebe kadınların HPV aşısıyla aşılanması önerilmez. Ancak aşılama öncesi gebelik testi yaptırmaya gerek yoktur.
- -Bir hasta aşılama döneminde gebe kalırsa, aşının geri kalan dozu/dozları doğumdan sonraya ertelenmelidir.
HPV AŞILARI
-HPV aşıları HPV’nin viral kılıfı veya kapsidinin majör proteininden üretilen ve birçok alt birimden oluşan aşılardır. VBP’ler (virüs benzeri partiküller) doğal virüsün yapısıyla benzerlik taşır ancak viral DNA içermezler. Canlı organizmalar içermediklerinden VBP’ler önledikleri hastalıklara yol açmazlar.
-Halihazırda iki farklı HPV aşısı Sağlık Bakanlığı tarafından ruhsatlandırılmıştır:
1. Gardasil (Kuadrivalan (dörtlü) HPV aşısı) dört HPV tipinin (6, 11, 16, 18) VBP’lerini içerir.
2. Cervarix (Bivalan (ikili) HPV aşısı) iki HPV tipinin (16, 18) VBP’lerini içerir.
Klinik çalışmalarda her iki aşıda kadınlarda HPV tip 16/18’e bağlı servikal kanser ve ileri evre prekanseröz lezyonları önlemede yüksek etkinlik göstermiştir.
Her iki aşı da etkili olabilmesi için üç doz kas içerisine (kol veya kalçadan) yapılmalıdır. Dörtlü aşı aşının ilk dozu yapıldıktan sonraki 2. ve 6. aylarda tekrarlanmalıdır. İkili aşı ise ilk dozdan sonraki 1. ve 6. aylarda tekrarlanmalıdır.
Türkiye’de ruhsatlandırılmış olan iki HPV aşısının ruhsat onaylarında belirtilen kullanım endikasyonları aşağıdaki gibidir.
GARDASIL ( Dörtlü (kuadrivalan) HPV aşısı )9-26 yaş arası genç kızlarda ve kadınlarda, HPV tip 6,11,16,18’e bağlı
- Servikal kanser
- Servikal intraepitelyal neoplazi (CIN) evre 2 ve 3
- Servikal adenokarsinoma in situ (AIS)
- Vulvar intraepitelyal neoplazi (VIN) evre 2 ve 3
- Vajinal intraepitelyal neoplazi (VaIN) evre 2 ve 3
- -Servikal intraepitelyal neoplazi (CIN) evre 1
- Genital siğiller (kondiloma akuminata)
- Servikal kanser.
- Servikal intraepitelyal neoplazi (CIN) evre 2 ve 3

genel cerrahiye muayene olmanız gerekiyor geçmiş olsun
BeğenBeğen